Le domande che solitamente mi vengono poste quando si parla di implantologia dentale sono relative alle controindicazioni e rischi di questo tipo di trattamento.
Queste sopra elencate sono le aree di anamnesi all'interno delle quali mi muovo prima di consigliare un impianto dentale in quanto sono delle controindicazioni assolute all'impianto dentale per via dei rischi che alcune patologie portano prima, durante e dopo il trattamento.
FUMO E IMPIANTI DENTALI CONTROINDICAZIONI E RISCHI
Il fumo per me è al primo posto delle controindicazioni quando si è decisi nel procedere con un impianto dentale ed i motivi sono ovviamente tanti, basti sapere che in Italia il 22% della popolazione fuma e quindi è una grossa controindicazione all'impianto dentale per una percentuale importante delle persone.
A testimonianza di ciò esiste uno studio pubblicato dal Journal of Dentistry all'interno del quale viene spiegato che il fumo incide negativamente sul successo degli impianti dentali. Fra i fumatori accaniti, infatti, il rischio di fallimento è il doppio rispetto a chi non fuma.



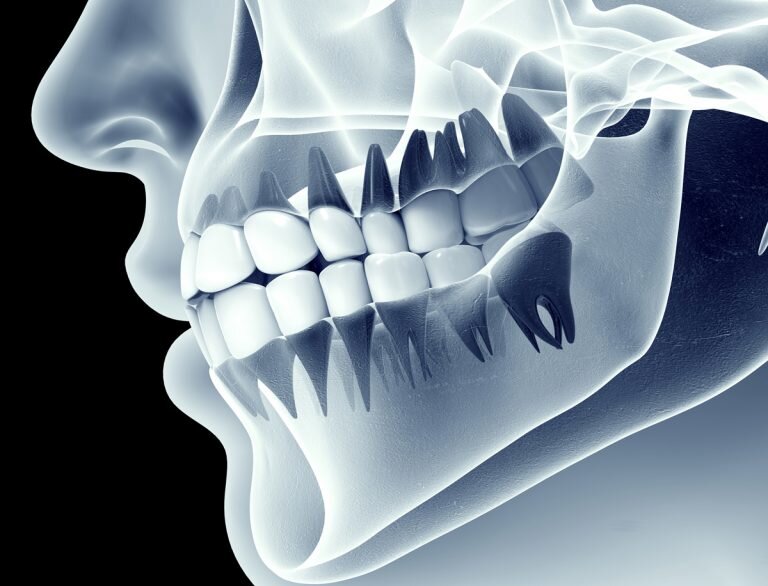


La nicotina riduce l'apporto di sangue nell'osso dove viene posizionato il nuovo impianto, questo riduce la capacità di cicatrizzazione dell'osso e quindi il rischio più importante è quello di ritardare la guarigione ed in alcuni casi non raggiungerla mai, comportando infine la perdita dell'intero impianto dentale.
Perciò i fumatori accaniti avranno una riduzione delle difese immunitarie, un'alterazione del microcircolo sanguinio che porterà all'infiammazione delle gengive, ad una mancanza di integrazione ed in alcuni casi ad una infiammazione dell'osso intorno all'impianto, definita perimplantite.
In sostanza se viene effettuato l'impianto dentale in un paziente fumatore accanito e questo fuma subito dopo l'intervento si può avere o una riduzione dell'attacco dell'osso nell'impianto (nei casi più fortunati) oppure la perdita totale dell'impianto.
C'è da dire che a prescindere il fumo è dannoso per tanti motivi e non serve che debba ribadirlo io, tuttavia anche il quantitativo di sigarette fumate fa la differenza, il consiglio è quello di limitarle al massimo.
Il consiglio quindi è quella di smettere completamente di fumare nel periodo immediatamente successivo all'intervento di implantologia dentale almeno per 2 settimane o altrimenti ridurre al minimo la quantità di sigarette fumate.
DIABETE E IMPIANTI DENTALI CONTROINDICAZIONI E RISCHI
Assieme al fumo, il diabete, è una patologia che colpisce una fetta importante della popolazione, ne sono la prova evidente i numeri qui di seguito riportati elaborati da: Annali AMD 2018, ISTAT 2017, Associazione Ricerca e Diabete, SID, Italian Diabetes & Obesity Barometer Report 2018







Tra i danni che il diabete porta alla bocca c'è una alterazione della saliva, del microcircolo nella bocca che a sua volta comporta gengivite e parodontite con ritiro della cresta ossea. Per fare una analogia che rende meglio l'idea è come possedere un prato che agli occhi si presenta bene ma che è situato su un terreno arido o non idoneo alla coltivazione.
Infatti nel diabete l'alterazione del microcircolo porta ad un'irrorazione dell'osso non adeguata e quindi questo comporta una peggiore guarigione dell'osso intorno all'impianto dentale così come anche la riduzione dell'altezza della cresta ossea diminuisce.
Questa riduzione di osso è quella che viene definita parodontite.
In sostanza il rischio per chi soffre di diabete è più elevato, i pazienti diabetici hanno tre volte più probabilità di contrarre la parodontite. Inoltre, quando il paziente soffre di parodontite è più difficile tenere sotto controllo il diabete, può sembrare una ovvietà ma gli studi confermano che il paziente che soffre sia di parodontite che di diabete rischia maggiorente rispetto a chi soffre solo di diabete di ammalarsi di altre patologie come le malattie renali, le malattie cardiovascolari e le retinopatie. Perciò l'abbinamento del diabete con la parodontite peggiora la situazione della salute in generale e quindi ne risente l'impianto dentale.
Il diabete, con 425 milioni di casi, è una delle malattie più diffuse nel mondo e secondo la Federazione Internazionale del Diabete (IDF) sarebbero circa la metà di essi (212 milioni di malati) a non essere stati ancora diagnosticati.
Secondo gli ultimi studi scientifici esiste una chiara correlazione bidirezionale tale per cui il diabete, specie nelle forme meno controllate, influenza il rischio, la gravità e la progressione della parodontite, quindi le malattie delle gengive sono in grado di peggiorare il decorso del diabete sia nella vita di tutti i giorni che nella terapia tramite farmaci.
Questo fa sì che i pazienti che presentano parodontite hanno anche un rischio più elevato di diabete e che il diabete a sua volta aumenti la possibilità di tre volte di contrarre la parodontite.
Come se non bastasse, in questi casi, mantenere una terapia diabetica efficace risulta essere più difficile, perciò eseguire l'implantologia dentale su pazienti con diabete scompensato è parodontopatia necessita di maggiori attenzioni.
Per questo come medico odontoiatra il mio ruolo è quello non solo di trattare con consapevolezza questa tipologia di pazienti, ma anche di sensibilizzare l’importanza della prevenzione, insegnando le pratiche di igiene orale e gli strumenti idonei per mantenerla.
Il diabete quindi va tenuto sotto controllo prima di effettuare un intervento di implantologia dentale e per farlo bisogna riportare i valori di glicemia entro un range idoneo per mezzo di una cura seguita da un medico diabetologo, diversamente un diabete non controllato nel lungo termine porta alla perdita degli impianti dentali.
Fissa un appuntamento
o
Chiama al 335269546
UTILIZZO FARMACI ANTICOAUGULANTI CONTROINDICAZIONI E RISCHI
Un'altra area di rischio e le relative controindicazione (anche se non assolute) per chi vuole sottoporsi ad un intervento di implantologia dentale è rivolta a quei pazienti che necessitano dell'utilizzo di farmaci anticoaugulanti.
Quali sono i farmaci anticoauglanti?
I pazienti che prendono questi farmaci possono presentare una minor coaugulazione durante l'intervento di implantologia, indipendentemente dal tipo di tecnica utilizzata e la facilità di formazione di ematomi sul viso nei giorni immediatamente successivi al posizionamento dell'impianto dentale. Per questo motivo è importante fare un esame del sangue per valutare il numero di piastrine.







Quando servono i farmaci anticoaugulanti?
Essendo quella dell'implantologia dentale una delle pratiche più invasive all'interno dei vari trattamenti odontoiatrici possibili è necessario valutare con molta attenzione questi pazienti. Queste persone in genere assumono questi farmaci per malattie cardiovascolari come:
In altri casi è l'organismo stesso che non produce gli elementi coinvolti nella coaugulazione del sangue:
Come dottoressa il mio personale parere è quello di valutare con molta attenzione ogni singolo caso ed interpellare la struttura e il curante che segue il paziente per queste patologie, quando si decide di affrontare un intervento di implantologia dentale, che sia esso a carico immediato o differito.
RADIOTERAPIA E CHEMIOTERAPIA CONTROINDICAZIONI E RISCHI
La radioterapia e la chemioterapia sono le cure a cui vengono sottoposti i pazienti oncologici.
Si stima che in Italia vi siano in un anno 377.000 nuove diagnosi di tumore, circa 195.000 fra gli uomini e circa 182.000 fra le donne. Nel corso della vita circa un uomo su 2 e una donna su 3 si ammalerà di tumore.
Lo affermano i dati relativi al 2020 derivanti dalla collaborazione tra AIOM (Associazione italiana di oncologia medica), AIRTUM (Associazione italiana registri tumori), Fondazione AIOM e PASSI (Progressi nelle aziende sanitarie per la salute in Italia.







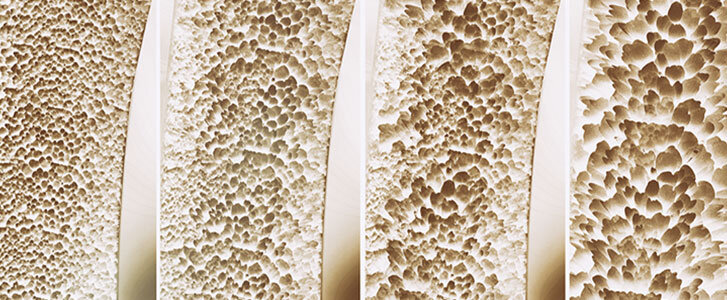
L'osteoporosi è una malattia che porta alla fragilità delle ossa perchè queste hanno meno minerali. Questo avviene prevalentemente invecchiando e aumenta il rischio di fratture in qualsiasi zona del corpo.
Occorre suddividere i pazienti oncologici nelle seguenti tre categorie.
Come sempre è importante una anamnesi del paziente a maggior ragione quando si tratta di pazienti intenzionati ad intraprendere un intervento di implantologia dentale.
I pazienti con problemi tumorali spesso vengono sottoposti a chemioterapia e radioterapia ed è importante fare una valutazione generale sul tipo di terapia antitumorale prima di fare un impianto dentale. Possiamo quindi considerare che queste terapie portano anemia e debilitazione in genere con aumentato rischio di contrarre infezioni e di emorragia.
Paziente che si accinge ad iniziare una terapia antitumorale
In questo primo caso è necessario avere chiara la situazione sullo stato di salute del cavo orale del paziente attraverso una visita specialistica odontoiatrica ed esami radiologici.
In queste situazioni si eliminano tutte le possibili infezioni per evitare che queste possano portare complicanze ed in caso di estrazioni dentali devono essere concluse almeno 14 giorni prima dell'inizio della terapia antitumorale. Non è possibile dunque intervenire nel posizionamento di impianti dentali in quanto difficilmente avviene l'osteo-integrazioni.
Paziente che si sta sottoponendo alle terapie
In questo secondo caso come medico sconsiglio nel modo più assoluto gli interventi di implantologia in quanto i rischi e le controindicazioni sono molteplici perchè le terapie antitumorali sono di per se fortemente debilitanti. Se si rendono necessari degli interventi di piccola chirurgia orale è importante confrontarsi con uno specialista in oncologia.
Paziente che ha completato il suo ciclo di cure antitumorali
In questo terzo caso la terapia antitumorale deve essere conclusa da almeno 6 mesi, su questo esistono degli studi che danno risultati diversi sulla riuscita degli impianti dentali.
Questi studi indicano le differenze di risposta al trattamento che ogni paziente può ottenere e variano in base ad una serie di fattori come ad esempio: età, sesso, stato di salute generale, reazione ai medicinali ed altro.
Altri studi ancora indicano una relazione tra dose di radiazioni e successo della terapia implantare, infatti l'osso che ha subito radiazioni ha un rischio di fallimento due volte superiore a quello che non ha subito radioterapia.
OSTEOPOROSI CONTROINDICAZIONI E RISCHI DEGLI IMPIANTI DENTALI







Volendoci concentrare sulla parte che maggiormente ci interessa, ovvero sulle conseguenze dell'osteoporosi sull'apparato dentale e quindi su quanto influisce sugli impianti dentali è bene sapere che spesso chi soffre di osteoporosi assume bifosfonati, questi farmaci ostacolano il riassorbimento osseo e di conseguenza portano a rischio di osteonecrosi, ossia la necrosi delle ossa mascellari, che una volta in atto difficilmente può essere tenuta sotto controllo.
L'osteonecrosi è comunque una condizione molto rara, infatti l'incidenza è un caso ogni 10.000 - 100.000 soggetti all'anno e questa media è solo di poco superiore a quella della popolazione in generale perchè nei pazienti con osteoporosi il dosaggio dei bifosfonati viene limitato.
Il paziente potrebbe avere difficoltà nel riconoscere che si tratti di osteonecrosi piuttosto che altra patologia, in quanto i sintomi sono simili ad altri problemi odontoiatrici.
Fissa un appuntamento
o
Chiama al 335269546
IGIENE ORALE CONTROINDICAZIONI E RISCHI
Solo il 38 per cento degli italiani, in media, va dal dentista almeno una volta all’anno, è quello che emerge da una ricerca che ha analizzato dati, studi e ricerche di settore per scandagliare lo stato dell’arte in Italia per quanto riguarda il rapporto tra italiani e dentisti, la ricerca inoltre ci dice che solo 1 su 3 si lava i denti almeno una volta al giorno.
Altro dato interessante tra chi perde i denti solo 1 su 4 decide di intervenire per curarli.
Il non prendersi cura della propria igiene orale può determinare l'insuccesso implantare, infatti questo si può attribuire a un'infezione batterica o ad un carico scorretto, oppure a entrambi questi fattori.
Ad esempio la salute delle gengive intorno ai denti naturali o intorno agli impianti (qualora sia già stato fatto l'intervento di implantologia dentale) è dovuta dagli stessi cambiamenti della flora batterica. Infatti, sebbene non esista un’associazione causale tra tipo di flora e fallimento implantare, è universalmente riconosciuto che un’elevata carica batterica (macroscopicamente visibile come accumulo di placca) sia la causa dell’infiammazione parodontale e del riassorbimento dell'osso intorno all'impianto.
Gli stessi accumuli di placca che hanno causato la perdita degli elementi dentali, risultano poi essere anche un rischio e controindicazione per gli impianti dentali stessi.
Nell'immagine che segue possiamo guardare i microbi che si formano nella placca batterica.







La mancanza di un igiene orale corretta porta all'accumulo di placca e questa determina condizioni patologiche come quelle qui di seguito elencate:
In definitiva l'infiltrazione batterica può essere un rischio ed una controindicazione alla sopravvivenza implantare nel tempo, data l’importanza della problematica (come abbiamo visto ad inizio paragrafo solo 1 Italiano su 3 si lava i denti una volta al giorno) una serie di studi a medio e lungo termine sono stati posti in itinere, al fine di quantificare nel tempo l’effettiva influenza qualitativa e quantitativa che un'infiltrazione batterica può generare all'interno del cavo orale.
Da qui si evidenzia l'importanza di un igiene orale domiciliare, piuttosto che controlli periodici dal dentista, in modo da riuscire a tenere sotto controllo la placca batterica.
Come abbiamo potuto vedere nei paragrafi precedenti il ritiro dell'osso gengivale non è causato da un solo problema, oltre al fumo, al diabete, all'osteoporosi, ad una cattiva igiene è dato anche dalla perdita precoce dei denti (edentulia), questa può essere parziale o totale.







Quando si perde un dente, infatti, viene a mancare il sostegno naturale della radice e del dente stesso. Questa mancanza determina la perdita di osso e gengiva. Anche la perdita di un solo dente contribuisce alla conseguente perdita dell'osso che lo sostiene in quanto perde la sua funzione e quindi se vengono persi tutti gli elementi dentali, che siano essi di natura traumatica o fisiologica, si ha un'atrofia dell’osso alveolare che dovrebbe tenerli nelle rispettive arcate.
Con edentulia si intende la perdita di uno o più denti naturali ed è molto comune che la caduta di uno o più elementi porti a conseguenze quali:
È perciò importante non rimanere senza denti per tanto tempo per evitare che succeda tutto questo. I rischi ovviamente sono quelli di non poter intervenite per via della mancanza dell'osso.
È necessario quindi studiare attentamente il caso attraverso delle radiografie specifiche così da poter scegliere gli impianti delle dimensioni e caratteristiche adeguate al paziente, in taluni casi è possibile agire con la rigenerazione ossea.
ALLERGIE E IMPIANTI DENTALI CONTROINDICAZIONI E RISCHI
La principale preoccupazione quando si parla di allergie correlate all'impianto dentale è quella legata all'utilizzo di materiale in titanio. Gli impianti in genere sono realizzati tutti in titanio e quindi possono manifestarsi alcune allergie con conseguenza di reazioni anomale del sistema immunitario ai metalli contenuti nelle protesi e nei dispositivi usati in odontoiatria.

Perchè il titanio ha la caratteristica di possedere una resistenza eccellente alla corrosione e, quindi, ha una buona compatibilità immunologica rispetto ad altri metalli. Le conseguenze in caso di allergia sono quelle di indurre fenomeni infiammatori indesiderati con infiammazione delle gengive, perimplantite e mancanza di osteointegrazione. L'allergia al titanio è così rara che dal punto di vista immunologico quando si afferma che non ci sono allergie al titanio si afferma il vero. Se un soggetto è allergico ai metalli consiglio al paziente di effettuare dei patch test per individuare eventuali allergie prima di procedere con gli interventi di implantologia e consultare il proprio immunologo di riferimento. RIGETTO E IMPIANTI DENTALI CONTROINDICAZIONI E RISCHI
L'allergia al titanio è molto rara e infatti le protesi in ortopedia sono costruite per la maggior parte in titanio, tuttavia in rari casi si può sviluppare una allergia a questi materiali in metallo.
Esistono soluzioni che consentono al paziente di verificare che tale allergia riguardi anche loro, una di queste è il patch test e consente di individuare fino a 28 tipi di allergeni diversi riconducibili a metalli.
Perchè il titanio è così tanto utilizzato nell'implantologia dentale?
Il rigetto è legato ad un nuovo organo trapiantato costituito di cellule, vasi sanguigni ecc..


Il nostro corpo è così intelligente che si difende attaccando il nuovo organo estraneo come se questo fosse un virus o un batterio con la finalità di distruggerlo proprio come se fosse una minaccia.
Infatti il nostro corpo non è in grado di distinguere i tessuti biologici dell'organo dai tessuti biologici dei germi infettanti. Nel nostro caso l'elemento esterno non è un tessuto biologico ma è un metallo, il titanio della vite implantare, che andiamo a posizionare nell'osso.
Il titanio è un metallo e non un tessuto biologico costituito da cellule e quindi l'organismo non lo attacca per distruggerlo in quanto non lo riconosce come una minaccia visto che non assomiglia ad un germe infettante, può al massimo far sviluppare delle allergie nel paziente, come spiegato nel paragrafo precedente.
In sostanza il rigetto dell'impianto non esiste.
Contattami per saperne di più
o Chiama al 335269546
